Entre 2019 et 2023, un grand centre tertiaire italien est passé d’une pratique essentiellement laparoscopique / ouverte à un programme urologique entièrement robotique pour trois interventions majeures : prostatectomie radicale, néphrectomie partielle et cystectomie radicale. L’arrivée d’un chirurgien expérimenté en robotique a servi de catalyseur, permettant de lancer d’emblée un programme structuré, sans longue phase de « tâtonnements » techniques.
Ce changement d’ère s’accompagne de l’introduction d’une plateforme de type da Vinci Xi, offrant vision 3D, meilleure dextérité et filtrage des tremblements, ce qui facilite les gestes fins dans des zones anatomiques complexes comme le pelvis ou le hile rénal.
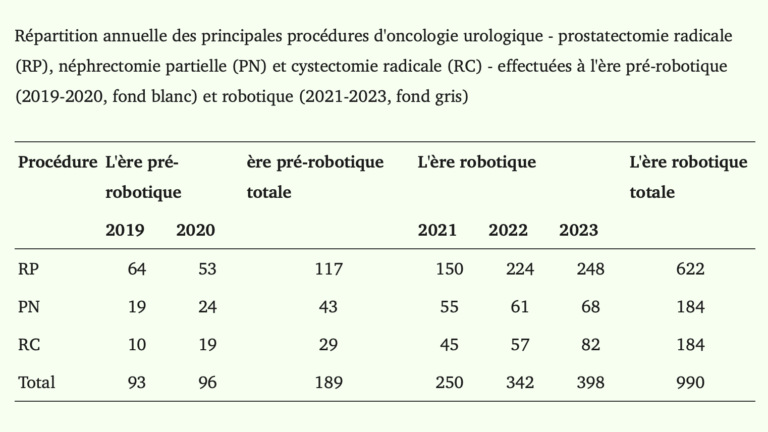
L’un des résultats les plus frappants est l’augmentation du volume chirurgical global, passé de 189 procédures en 2019-2020 à 990 interventions entre 2021-2023, soit plus qu’un décuplement de l’activité annuelle. Toutes les interventions étudiées en bénéficient :
Cette montée en puissance rapide montre que la robotique, bien intégrée, peut rendre un service plus attractif pour les patients et les référents, tout en restant maîtrisée sur le plan organisationnel.
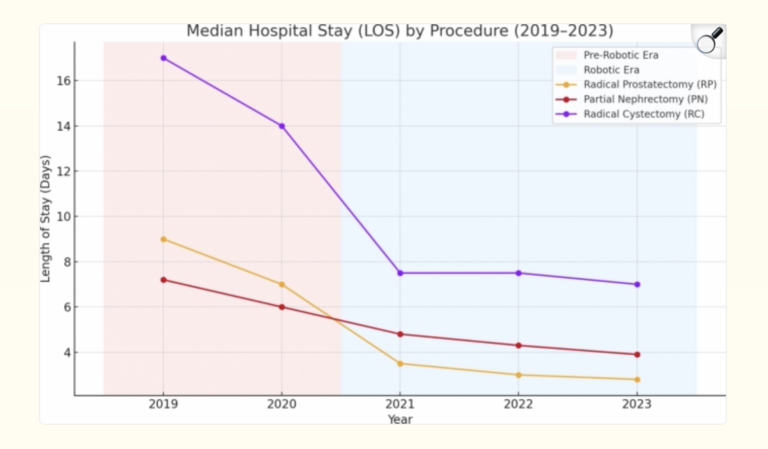
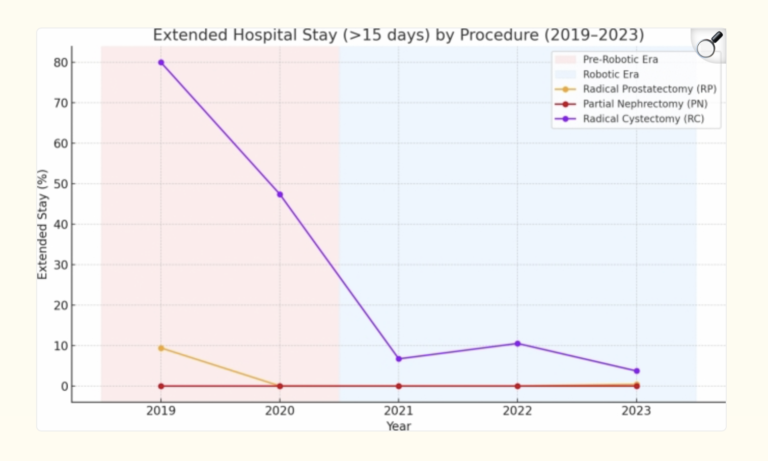
L’un des bénéfices les plus tangibles pour les patients est la réduction de la durée de séjour. Dans ce centre :
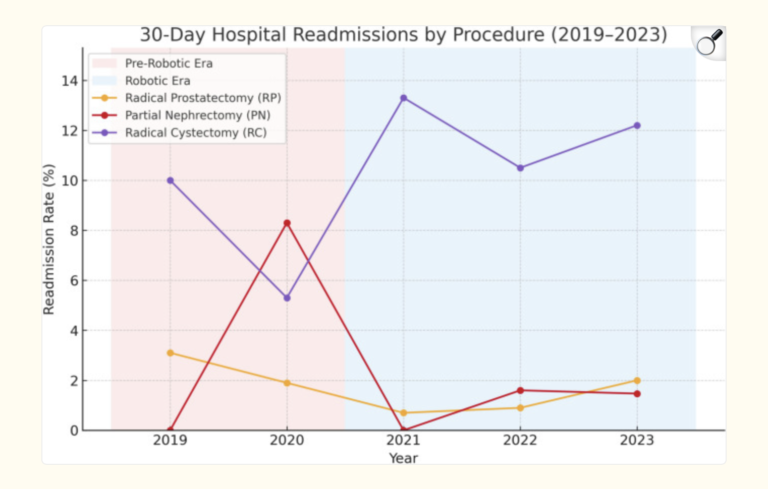
Fait important, cette stratégie de sortie précoce ne s’est pas traduite par une explosion des réadmissions à 30 jours, qui restent faibles pour la prostate et le rein, et stables mais plus élevées pour la vessie, où la chirurgie reste intrinsèquement plus lourde.
Les bons résultats ne sont pas uniquement dus au robot lui‑même. Plusieurs éléments s’additionnent :
C’est cette structuration qui permet d’absorber la hausse d’activité tout en réduisant les durées opératoires pour la prostate et la cystectomie, et en maintenant des indicateurs de sécurité stables.
Pour un service d’urologie qui envisage la robotique, cet exemple montre que :
Un programme robotique réussi est avant tout un projet médical et institutionnel global, dont la technologie n’est qu’un des outils.
L’étude montre que même avec l’augmentation du volume, la sécurité est maintenue. Pour accélérer cette courbe d’apprentissage et sécuriser chaque étape de la transition robotique, l’analyse vidéo telle que proposée par la plateforme Eka devient indispensable.
En revoyant ses interventions et en recevant des feedbacks d’experts, le chirurgien peut :
Partager les bonnes pratiquesau sein de la communauté pour uniformiser l’excellence.
La transition vers la chirurgie robotique est bien plus qu’un investissement matériel ; c’est un engagement vers une chirurgie de précision, plus rapide et moins invasive. Comme le montre cette étude, l’avenir de l’urologie (et bientôt d’autres spécialités comme la chirurgie thoracique ou digestive) passe par une synergie entre technologie de pointe et accompagnement humain de haut niveau.
Chez Eka Surgery, nous sommes fiers de soutenir les chirurgiens dans cette quête de performance, en transformant chaque vidéo opératoire en un levier de progression.
National Library of Medicine (2025) Transition to robotic surgery in urologic oncology: a comparative analysis between pre-robotic and robotic eras in a high-volume tertiary center. Lien : https://pmc.ncbi.nlm.nih.gov/articles/PMC12528182/#Abs1